神经外科医师正在飞利浦“炫”系列大平板血管造影系统设备支持下进行动脉瘤介入手术。 邹仰光 摄
□记者 陈星星 通讯员 林少婷 随着医学影像技术的提高,颅内动脉瘤、蛛网膜下腔出血等名词对人们来说已不再陌生。有些平时看起来很健康的人,在临床体检过程中竟被查出颅内长有动脉瘤,动脉瘤就像“不定时炸弹”,随时可能引爆严重疾病——蛛网膜下腔出血,这种致死、致残率极高的疾病,近年来有不断高发的趋势。
目前,通过神经介入治疗可大大降低动脉瘤患者的死亡率和致残率。2013年2月,市人民医院获得全省首批开展微创神经介入诊疗技术临床应用资质,该科的洪映标主任医师、邱礼明副主任医师同时获得广东省首批神经介入手术准入资格。该院自2007年开展神经介入手术以来,每年栓塞颅内动脉瘤、血管畸形、颈内动脉海绵窦瘘等患者40~50例,取得了较好的临床效果。
动脉瘤不是瘤却猛于瘤
究竟什么是动脉瘤?市人民医院神经外二科邱礼明副主任医师介绍,颅内动脉瘤是指颅内动脉血管由于先天异常或后天损伤等因素导致局部的血管壁损害,在血流动力学负荷和其他因素的作用下,逐渐扩张形成的异常膨出,临床发病率约为27%,多发于40~60岁的群体之间。他说,动脉瘤并不是肿瘤,但突发颅内动脉瘤破裂造成的死亡率却非常高,一旦破裂出血,10~15%的患者可直接猝死,首次出血死亡率达35%,再次出血死亡率则高达60~80%,幸存者多会残疾。
有些颅内动脉瘤患者认为,只有大的动脉瘤才有破裂的风险,其实并不正确。邱医师告诉记者,直径大于7mm的动脉瘤破裂的风险较大,需及时治疗。但临床中发现,直径小于5mm的绿豆般大小的动脉瘤也仍存在破裂风险,甚至更小的颅内动脉瘤也会破裂。每年临床中都会碰到很多直径在2mm左右的微小动脉瘤发生破裂的病例,有的出血量很大,病情相当危急。
介入治疗动脉瘤可降低死亡率和致残率
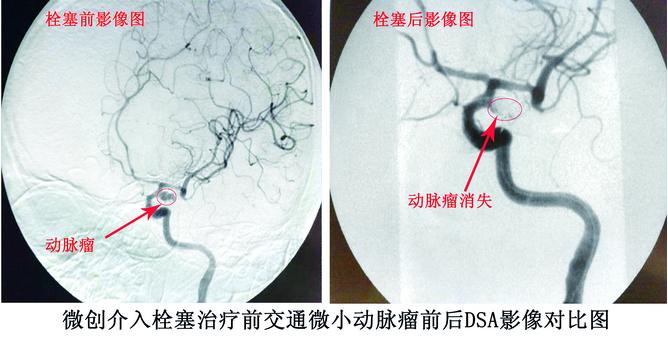
邱医师认为,不能完全以动脉瘤的大小来判断是否有破裂出血危险,还要看动脉瘤的形态及部位。“如果动脉瘤形态好、处于非血流冲击面,可以进一步动态观察。但如果动脉瘤形态不好,如动脉瘤呈分叶状,或者瘤体上有小的突起,或者位于血流冲击特别大的部位等,就有必要考虑行介入或者手术治疗。”邱医师说。 传统治疗动脉瘤一般采用开颅夹闭手术,术中需打开患者颅腔,创伤较大。而另外一种方法是通过血管内介入治疗,即在大腿根部穿刺血管,将很细的管子放到动脉瘤内,往动脉瘤内填入弹簧圈,使血流不再进入动脉瘤,达到治疗的效果。该微创术式损伤小,不需要开刀,不需要打开颅腔,能够降低患者的死亡率和致残率。该院目前拥有国内最先进的DSA数字减影机——飞利浦“炫”系列大平板血管造影系统,为手术成功提供有力保障。
明确有蛛网膜下腔出血者应及早入院治疗
颅内动脉瘤对人体危害很大,邱医师提醒,目前颅内动脉瘤破裂出血还没有办法进行预防,部分动脉瘤患者在瘤体破裂之前常会有明显的诱因,如重体力劳动、咳嗽、酒后、情绪激动、忧虑等。但更多情况下,出血是在没有明显诱因时突然发生的,多数病人突然发病,通常以头痛和意识障碍为最突出的表现。
邱医师提醒,一旦发生剧烈头痛等应立即到医院就诊,如明确有蛛网膜下腔出血,必须立即入院治疗。患者应绝对卧床休息、保持情绪稳定,保持大小便通畅,避免感冒打喷嚏等。“尽快明确出血原因,进行病因治疗是预防出血的根本方法。”邱医师说。对于已明确为颅内动脉瘤的患者,只要病情稳定,则应该尽早进行手术治疗。如果患者选择保守观察,也要控制好血压,禁烟酒,避免剧烈活动和重体力劳动,防止紧张情绪或便秘,并且要定期做相关影像检查,了解动脉瘤的发展趋势,必要时及时调整治疗方案。










 粤公网安备:44520202000157号
粤公网安备:44520202000157号